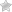В позвоночнике человека имеется больше 30 позвонков, которые располагаются в определенных отделах (шейном, грудном, поясничном, крестцовом и копчиковом). Между позвонками располагаются межпозвоночные диски, выполняющие роль амортизатора, не дающие позвонкам тереться друг о друга и разрушаться.
Благодаря межпозвоночным дискам обеспечивается гибкость и подвижность позвоночного столба. Диск состоит из пульпозного ядра (внутреннее содержимое) и фиброзное кольцо (наружная оболочка).
Под воздействием различных заболеваний, сильных нагрузок, или в силу возрастных изменений возникают протрузии, при которых внутреннее содержимое межпозвоночного диска смещается в сторону фиброзного кольца. Нарушается симметрия.
При отсутствии лечения протрузии фиброзное кольцо постепенно растягивается, истончается и разрывается. Внутреннее содержимое межпозвоночного диска выходит за пределы наружной оболочки и формируется межпозвоночная грыжа.
Этапы формирования грыжи
Грыжа формируется не сразу, этот процесс проходит несколько этапов:
- На первом этапе происходят изменение в диске дегенеретивно-дистрофического характера. Ослабевают волокна наружной оболочки, в пульпозном ядре возникают микроразрывы. Нарушается питание и кровоснабжение межпозвоночного диска.
- На втором этапе наблюдается частичный пролапс мезпозвоночного диска. Его волокна ослабляются и не могут выдерживать прежние нагрузки. Пульпозное ядро смещается, выпячиваясь в канал позвоночника. Образовавшаяся протрузия защемляет нервные окончания, что провоцирует возникновение болевого синдрома.
- На третьем этапе возникает грыжа диска. Дегенеративные изменения неуклонно прогрессируют, внутренность межпозвоночного диска выходит из окружающей ее оболочки и соприкасается с нервным корешком. Иногда фиброзное кольцо ущемляет ядро, не давая ему полностью выйти наружу. Это провоцирует появление корешковой боли, которая возникает в спине и отдает (иррадиирует) в нижнюю конечность.
- На завершающем этапе происходит секвестрация. Часть пульпозного ядра отделяется и либо опускается вниз по позвоночному каналу, либо поднимается по нему. Этот процесс провоцирует развитие неврологических осложнений.
Причины появления межпозвоночных грыж
К развитию грыж межпозвоночных дисков приводит целый ряд провоцирующих факторов. К ним относятся:
- регулярные статические нагрузки;
- слабость мышц и связок, обеспечивающих поддержку позвоночного столба;
- серьезные травмы шеи или спины;
- гиподинамия;
- лишний вес;
- тяжелый физический труд, связанный с переносом или поднятием предметов большого веса;
- занятие профессиональным спортом;
- сколиоз, лордоз, кифоз, остеохондроз и другие заболевания позвоночника;
- перенесенные операции на позвоночнике;
- сидячая работа.
Разновидности грыж позвоночника и симптоматика
Грыжи могут образоваться в любом отделе позвоночника. В зависимости от этого различается симптоматика патологического процесса. Чаще всего их обнаруживают в самых подвижных отделах, шейном и поясничном, гораздо реже в грудном, копчиковом, крестцовом. К грыже шейного отдела приводит слабость мышечного корсета, связок в этом сегменте позвоночника. Симптоматика проявляется следующая:
- боль в шее, отдающие в затылок, плечи, руки;
- онемение, слабость, ощущение «мурашек» в верхних конечностях, связанных со сдавлением грыжей ответвлений нервов, ответственных за чувствительность и движение рук, которые располагаются в шейном отделе.
На уровне шейных позвонков располагаются верхние отделы спинного мозга, а грыжевое выпячивание чревато тяжелейшими неврологическими осложнениями.
Грыжа диска грудного отдела проявляется болями ноющего или жгучего характера, отдающими в область сердца и переднюю поверхность тела на уровне груди или даже в области пупка. При большом выпячивании грыжи начинают резко проявляться осложнения неврологического характера:
- изменение походки, которая становится заплетающейся, как у пьяного человека;
- нарушение функции органов, расположенных в области таза;
- слабость, «ватность» нижних конечностей, ощущение, что они не слушаются.
Симптоматика во многом зависит от того, в каком сегменте позвоночника находится грыжа.
Грыжа поясничного отдела чаще всего встречается у людей определенных профессий. К ним относят грузчиков, представителей сидячих профессий, спортсменов-тяжелоатлетов.
Также способствует возникновению грыжи в этом отделе слабость мышечного корсета, лишние килограммы.
На поясничный отдел итак приходится основная нагрузка всего тела из-за специфики его расположения, а при наличии провоцирующих факторов нагрузка увеличивается в несколько раз.
Симптоматика грыжи поясничного отдела позвоночника зависит от того, где образовалось грыжевое выпячивание.
Если оно располагается на уровне L4–L5, то человек не может встать на пятки, наблюдается онемение большого пальца ноги, боли боковых поверхностях ног.
Грыжа на уровне позвонков L5–S1 характеризуется тянущими болями на задней поверхности ног, невозможностью встать на носки, онемение мизинца.
Грыжа дисков L3–L4 проявляется сильными болями тянущего характера в передней поверхности бедра до колена, усиливающейся болью в спине при попытке поднять ноги, неожиданным сгибанием коленей во время ходьбы. При грыжевом выпячивании межпозвоночного диска L2–L3 с компрессией нерва L3. Это сопровождается болями на внутренней стороне бедра, распространяющимися до колена.
Проявление симптоматики во многом зависит от размера межпозвонкового выпячивания. Небольшими грыжами считаются выпячивания до 5 мм, средними до 7 мм, а большими от 8 и больше.
Но при выборе лечения ориентируются не только на размер грыжи, но и на болевые ощущения. Так у пациентов с большими грыжами иногда вообще нет никакого дискомфорта, они обнаруживаются случайно, при проведении МРТ по другому поводу. А маленькие грыжи с ущемлением вызывают сильнейшие боли, которые не купируются консервативными способами лечения, поэтому требуется операция.
Грыжи бывают подвязочными и с разрывами связки. Последние очень опасны, так как они перемещаются вдоль позвоночного канала, выходя за пределы диска.
Диагностика
Самым эффективным способом выявить грыжу позвоночника является МРТ, позволяющая обнаружить мельчайшие изменения в межпозвоночных дисках. МРТ проводится в специальных аппаратах открытого и закрытого типа.
Если имеются противопоказания к проведению МРТ (наличие металлических предметов в теле, кардиостимулятор), проводят рентгенографию в двух проекциях (прямой и боковой). Помогает установить нестабильность сегмента позвоночника.
КТ с высокой точностью обнаруживает отклонения в состоянии костных структур. За 5 минут с ее помощью можно выявить грыжу позвоночника.
Лечение
Консервативное лечение включает прием нестероидных противовоспалительных препаратов, глюкокортикоидов, хондропротекторов, миорелаксантов, сосудистых препаратов, витаминов группы В и С. Обязательно включают физиотерапию (ЛФК, кинезитерапия, тракция или вытяжение позвоночника, иглорефлексотерапия).
- При наличии осложнений или отсутствии эффективности консервативного лечения решается вопрос о проведении операции.
- Современная хирургия предлагает несколько видов оперативного вмешательнства.
- Проводят следующие операции:
- Ламинэктомия. Удаляется через разрез часть позвоночной арки, к которой прижимается нервный корешок выпяченной грыжей. Операция проводится под общим или местным наркозом.
- Полное удаление диска с грыжей. Проводится под общим наркозом. Поврежденный диск с грыжей удаляется, вместо него устанавливают межтеловый протез. Операция длится час-полтора.
- Дисковая нуклеопластика. Современная малоинвазиная операция, при которой ущемленный нервный корешок освобождают от сдавливания при помощи радиочастотного, лазерного или плазменного воздействия через небольшие проколы.
Существует еще несколько операций по удалению грыжи позвоночника (микродискэктомия, эндоскопия). Выбор осуществляется после изучения анамнеза пациента, результатов анализов, возраста и общего состояния пациента. После операции требуется длительная реабилитация, ношение корсетов, занятия ЛФК, физиотерапия.
Грыжа межпозвоночного диска — серьезная проблема, игнорирование которой приводит к серьезным последствиям (парез, паралич конечностей, стеноз позвоночного канала). Поэтому при наличии тревожной симптоматики необходимо проконсультироваться со специалистом.
Протрузия и грыжа диска поясничного отдела позвоночника
Позвоночник человека состоит из позвонков, между которыми расположены межпозвоночные диски. Они дают возможность позвоночнику двигаться и обеспечивают его амортизацию, смягчая нагрузку. Диск состоит из жесткого внешнего фиброзного кольца и мягкого внутреннего пульпозного ядра.
При наличии определенных условий сначала изменяется структура фиброзного кольца (дегенерация диска), впоследствии появляется выпячивание межпозвоночного диска без разрыва фиброзного кольца (протрузия). Когда возникает грыжа межпозвонкового диска, происходит разрыв фиброзного кольца и небольшая часть пульпозного ядра выталкивается наружу.
При заднем ее размещении она может сжимать оболочку, покрывающую спинной мозг (дуральный мешок) и возникают боли в пояснице. При задне-боковом размещении грыжи, она может сжимать нервный корешок, который расположен рядом.
Так возникают боли в паху, ягодице, ноге, изменения в мочеиспускании, дефекации и тому подобное.
Не все грыжи требуют лечения, так как часто они не сжимают дуральный мешок и нервный корешок, а если и сжимают, то не всегда так, чтобы вызвать серьезные жалобы.
Несмотря на прочность, межпозвоночные диски имеют некоторые слабые места. В межпозвонковых дисках отсутствуют кровеносные сосуды. Питание диска осуществляется за счет диффузии (пропитки) из окружающих тканей. При этом питательные вещества более активно поступают в диск только в момент движений позвоночника.
Современный образ жизни человека не обеспечивает необходимой двигательной активности (например, офисная работа), что ведет к ухудшению питания межпозвоночных дисков и, как следствие, снижение их прочности и разрыву. Не менее деструктивный эффект на межпозвоночный диск создает и тяжелый физический труд, особенно, связанный с поднятием тяжестей и работой в неудобной позе (например, работа в поле в согнутом положении).
Разрыв фиброзного кольца и формирование грыжи межпозвонкового диска может произойти даже при травмировании диска при чрезмерной однократной физической нагрузке (например, при поднятии тяжелого предмета, особенно вперед).
В последние годы все больше внимания уделяется генетической слабости позвоночника.
В частности, после многочисленных исследований, проведенных с участием близнецов, которые ведут совершенно разный образ жизни, доказано, что на 60-70% дегенеративные изменения в позвоночнике зависят именно от генетики. Особенно это актуально в случаях, когда мы наблюдаем грыжи межпозвонковых дисков у подростков и молодых людей.
К другим факторам риска возникновения грыжи межпозвоночного диска относятся:
- • Курение. Курение табака увеличивает риск возникновения грыж межпозвонковых дисков, поскольку снижается уровень кислорода в крови, что приводит к недостатку жизненно важных питательных веществ в тканях организма.
- • Вес. Избыточный вес вызывает дополнительные нагрузки на диски в нижней части спины. Иногда бывает невозможно избавиться от боли в спине не приведя вес в норму.
- • Рост. У высоких людей повышенный риск возникновения грыжи межпозвонкового диска. Высокими считаются мужчины выше 180 см и женщины выше 170 см.
При возникновении боли в ноге и пояснице для ее облегчения вам иногда может потребоваться несколько дней постельного режима. Однако, не стоит оставаться в постели более 2-3 дней, так как это может привести к ослаблению мышц позвоночника и усилению боли.
В первые недели после возникновения боли не рекомендуется выполнять какие-либо специальные упражнения, заниматься фитнесом, аэробикой, бегом, шейпингом и тому подобное. Для поддержания физической формы в это время можно рекомендовать плавание, умеренную ходьбу.
Если вы почувствовали нарастание боли при любой физической активности, немедленно прекратите ее.
Среди лекарственных препаратов временно улучшить состояние могут нестероидные противовоспалительные препараты, такие как диклофенак, ибупрофен, мелоксикам, целебрекс, напроксен, ацетаминофен и др.
Однако, принимая их, нельзя превышать рекомендованную суточную дозу и общую продолжительность приема (10 — 15 дней).
Также следует осторожно принимать эти препараты людям, имеющим заболевания желудка и кишечника (гастрит, язва).
Решающими в диагностике заболеваний позвоночника являются такие методы обследования, как:
- • Магнитно-резонансная томография (МРТ). Для создания изображений вашего тела используется магнитное поле. Это исследование применяется для подтверждения локализации грыжи межпозвоночного диска и определения пораженных нервов и других структур. МРТ является золотым стандартом диагностики грыж межпозвонковых дисков.
- • Компьютерная томография (КТ). Лучше, чем МРТ показывает состояние костей, однако плохо показывает состояние мягких тканей.
Следует помнить, что в некоторых случаях грыжа межпозвонкового диска может быть серьезной проблемой и при несвоевременном лечении вызвать необратимые поражения нервных структур, что в свою очередь может привести к слабости в конечностях, нарушению работы тазовых органов или даже к параличу.
Симптомы, указывающие на серьезность поражения нервных корешков:
- • Боль в ноге, особенно, когда распространяется ниже колена — характерный симптом грыжи межпозвонкового диска. Часто сопровождается ощущением «мурашек» и онемением ноги.
- • Боль в пояснице (часто возникает за несколько недель или месяцев до появления боли в ноге), боли усиливаются при сидении, кашле, чихании, попытке нагнуться вперед и при поворотах на бок во время сна.
Если у вас появляется хотя бы один из следующих симптомов нужно немедленно обратиться к нейрохирургу:
- • вы теряете контроль над мочеиспусканием;
- • вы теряете контроль над дефекацией;
- • вы чувствуете онемение в области промежности;
- • у вас появилась cлабость движений в ноге (стопе, колене)
- • у вас появляются симптомы паралича
- Важно помнить, что при описанных выше симптомах обращаться за медицинской помощью нужно в течение первых 24 часов, так как затягивание времени может привести к необратимости утраченных функций (контроль над тазовыми органами, способность ходить).
- Одним из комплексных и эффективных методов лечения протрузий и грыж диска является Система интенсивной нейрофизиологической реабилитации (Метод профессора Козявкина ).
- Для оценки возможности проходить курс лечения по нашей системе нужно:
- выслать данные неврологического статуса и обследований (МРТ, КТ).
- записаться на консультацию к врачу клиники (необходимо наличие МРТ, КТ)
Грыжа межпозвонкового диска — где и почему возникает
Сразу отметим, что в популяризаторских, да и в специальных текстах нередко встречается слово «межпозвоночный»; с точки зрения русского языка это, возможно, не является грубой ошибкой, но в медицинском аспекте такое написание представляется некорректным, поскольку оно создает неопределенность: то ли речь идет о двух позвоночниках, то ли о двух позвонках.
Межпозвонковый диск анатомически и гистологически сложен, он состоит из хрящевой ткани и волокнистого соединительнотканного кольца (фиброзное кольцо), окружающего гелеобразное пульпозное ядро. Такая «конструкция», выработанная в ходе эволюции, оптимальным образом сочетает две важнейшие функции.
Во-первых, позвоночник, служащий бронированной защитой спинному мозгу, в то же время остается гибким и позволяет человеку наклонять туловище в любой плоскости (до определенных пределов, разумеется).
Во-вторых, продольные, центрально-осевые нагрузки на позвоночный столб, – ударные, кратковременные или продолжительные, – в какой-то мере амортизируются и компенсируются межпозвонковыми дисками.
Под действием механических факторов или неблагоприятных условий (а иногда и вовсе, казалось бы, без видимой причины) межпозвонковый диск может сместиться со своей природной позиции и выйти за пределы позвонка.
В ряде случаев это сопровождается разрывом фиброзного кольца и/или повреждением хрящевой основы, а также ущемлением отходящих нервов и самого диска между позвонками, что вызывает выраженный, зачастую нестерпимый болевой синдром.
Такое состояние называют грыжей (пролапсом) межпозвонкового диска; симптомом-предшественником грыжи является протрузия – выпячивание, выбухание диска без разрыва фиброзного кольца. Протрузия встречается значительно чаще, но, будучи одной из стадий дистрофической дегенерации, рано или поздно заканчивается грыжей.
Межпозвонковая грыжа до сравнительно недавнего времени считалась чуть ли не главной причиной всех дорсалгий (см. «Боль в спине и другие термины». Британское Аккредитованное общество физиотерапии, в частности, и сегодня заявляет, что распространенность данной патологии значительно недооценивается.
Однако статистические данные, появившиеся с развитием визуализирующих технологий и методологии скрининговых исследований, заставляют пересмотреть расстановку акцентов.
В ряде случаев грыжа выявляется у людей, которые даже не подозревали о ее существовании, и наоборот: множество выраженных болевых синдромов, локализованных в области спины, не имеют к межпозвонковой грыже никакого отношения.
Необходимо понимать, что грыжа (или смещение позвонка, спондилолистез), вопреки расхожему мнению, не может возникнуть у здорового человека только потому, что тот неловко повернулся, от души чихнул, уснул в неудобной позе или вытянутой рукой взял с полки килограммовую пачку сахара.
Связочный аппарат позвоночного столба неизмеримо прочней, чем мы привыкли думать, и деформируется он только в том случае (не считая тяжелых травм), когда к тому имелись уже серьезные предпосылки на уровне тканевой дегенерации.
Приходится признать, тем не менее, что сама по себе грыжа или, особенно, протрузия межпозвонкового диска, далеко не всегда сопровождающаяся болевым синдромом, встречается весьма часто: как минимум, у 20% лиц в возрасте 30-60 лет, еще чаще – в старческом возрасте (общей тенденцией старения тканей является их обезвоживание, что приводит к снижению эластичности и прочности межпозвонковых дисков). Повторим, однако, что даже если дорсалгия данной этиологии манифестировала в 59 лет, истинное начало патологического процесса следует искать в гораздо более молодом возрасте.
Лечение протрузии поясничного отдела позвоночника
Боль в пояснице и ногах чаще всего вызвана протрузией диска.
На начальных стадиях болезнь не проявляет себя, но с ростом протрузии происходит ее выпячивание в область спинального канала, вследствие чего появляется корешковый синдром или стеноз спинального канала. Это сопровождается болезненными ощущениями.
В поясничном отделе протрузии диагностируются довольно часто, поскольку на эту область приходится сильная физическая нагрузка. Со временем патология при отсутствии надлежащего лечения переходит в грыжу.
Маленькие протрузии не заметны на рентгене или МРТ, не требуют особого лечения. Если патология вызывает сильную боль в спине, требуется медикаментозная терапия. Операция проводится, когда у больного обнаруживается сдавливание нервных структур, ухудшающее работу внутренних органов.
Причины протрузии
Протрузии развиваются вследствие изнашивания межпозвоночных дисков. Данный процесс ускоряется при травмах, ожирении, недостаточной физической активности. Другими факторами, которые приводят к возникновению указанной патологии, являются:
- тяжелые условия труда, связанные с регулярным поднятием тяжестей;
- неправильная осанка;
- курение;
- сидячий образ жизни;
- длительное пребывание в неудобной позе;
- плохое питание.
Данное заболевание возникает при внезапной нагрузке на позвоночник, что возможно при аварии и нарушении техники подъема тяжестей.
Предрасположены к образованию протрузии люди, имеющие генетические дефекты и склонные к дегенеративным повреждениям. Патология вероятна и у пациентов с врожденными аномалиями позвоночника.
С возрастом склонность к протрузиям поясничного отдела возрастает. Чтобы не допустить развития патологии, рекомендуется вести активный образ жизни и правильно питаться.
Основные признаки
Главной симптоматикой является боль. Она может быть дискогенной, локализирующейся в области поясничного дерматома, либо радикулярной. Последнюю характеризуют как острую, простреливающую. Возникает она при выполнении некоторых движений, и усиливается ночью. Радикулярная боль распространяется на нижнюю конечность.
При компрессии корешка проявляется дерматомальная боль. Локализация такой боли зависит от того, какой именно корешок сдавлен. При компрессии корешка L1 пациенты отмечают болезненность в области пахового дерматома. Жалобы на боль в передней и боковой поверхности средней части бедра свидетельствуют о сдавливании корешка L2.
Болевые ощущения по внутренней и передне-нижней части бедра отмечаются при компрессии корешка L3. Локализация боли в передней или задней части голени является признаком сжатия корешка L4 P, а боковой области — корешка L5 P. В последнем случае болезненность переходит на зону стопы пациента.
Болезненность в боковой области стоп говорит о компрессии корешка S1. При сдавливании S2 отмечается боль в бедренной зоне и в области голени.
Покалывание отмечается по дерматоме нервных корешков L1-S2. В этой области распространяется и онемение. Сильную боль у пациента вызывает спазм мышц, связанный со скоплением в них молочной кислоты. Происходит он между позвонками L1 и L5.
В результате протрузии поясницы больные ощущают слабость в нижней конечности, движения даются им с трудом. При поражении корешков L1 и L2 возникают проблемы со сгибанием бедра. Если помимо этого пациент с усилием разгибает коленный сустав, присутствует проблема на уровне корешка L3.
Движения в коленных суставах и вытягивание пальцев стопы усложняется при повреждении корешка L4. Большой палец стопы невозможно поднять вверх при поражении L5. Мышечная слабость при выполнении движений в коленных суставах характерна для поражения корешка S1.
Помимо этого, повреждение корешков L4-5 и S1 приводит к уменьшению или полному исчезновению у больного ахиллового рефлекса. Аномальный рефлекс коленного сустава свидетельствует о патологии корешков L2 и L3.
При протрузии пациенты теряют аппетит, вследствие чего снижается их вес. Потеря мышечной массы является основной причиной слабости и приводит к истощению конечностей. Из-за постоянной боли пациенты страдают бессонницей. В тяжелых случаях в результате усугубления патологии нарушаются функции мочевого пузыря. Больной также может потерять контроль над дефекацией.
Рекомендуется обращаться к врачу при появлении первых симптомов протрузии, тогда лечение будет коротким и наиболее эффективным.
Диагностика
Диагностировать протрузии врач может после полного обследования больного. Для этого применяются следующие методы:
Пациента направляют также на анализ крови, который позволяет установить причину появления протрузии. Если исследование показывает высокий СОЭ, причиной патологии может быть опухоль или эпидуральный абсцесс.
Повышенное содержание С-реактивного белка наблюдается у больных с ревматологическими заболеваниями. Чрезмерное количество лейкоцитов характерно для инфекционной патологии, остеомиелита и эпидурального абсцесса.
Оценить степень повреждения нервов в результате протрузии помогает ЭМГ. При подозрении на опухоль или инфекцию пациента направляют на сканирование костей по методике ПЭТ.
Рентгенография не показывает протрузии, но может выявить травмы и аномалии позвоночника, которые могли стать причиной данного состояния.
При подозрении, что протрузия поясничного отдела вызвана остеопорозом, проводят денситометрию костей, которая определяет их плотность.
Лечение
Лечение протрузии поясничного отдела позвоночника должно быть направлено на снятие боли и воспаления, а также восстановление функций. Для облегчения состояния пациенту рекомендуют носить корсет.
Если боль при протрузии слабо выражена, достаточно медикаментозного лечения. Пациенту прописывают анальгетики и противовоспалительные препараты. При сильной боли помогут обезболивающие средства, отпускаемые согласно рецепту.
С этой целью применяются глюкокортикостероиды, Трамал, опиаты и опиоиды. Указанные медикаменты быстро снимают боль, но при длительном приеме вызывают привыкание.
По этой причине лечение протрузии поясничного отдела позвоночника с их помощью проходит в стационаре.
Терапия протрузии поясничного отдела обязательно включает прием мышечных релаксантов. Они стимулируют голубое пятно в стволе мозга и увеличивают выработку норэпинефрина, благодаря чему снижается спазм в скелетных мышцах. Из мышечных релаксантов практикуется применение Скелаксина, Робаксина, Циклобензаприма.
При протрузиях поясничного отдела пациенту прописывают антидепрессанты. Они применяются при хронических болях, а также в ситуациях, когда рецептурные анальгетики дают много побочных эффектов. Успокаивающее воздействие оказывают Милнаципран, Дулоксетин, трициклические антидепрессанты.
Поскольку сильные боли становятся причиной беспокойства пациентов и ухудшают их сон, необходимо принимать седативные препараты.
Справиться с хронической невропатической болью в ситуациях, когда нестероидные противовоспалительные средства, глюкокортикостероиды, опиаты и опиоды тяжело переносятся, могут антиэпилептические препараты. С этой целью назначают Прегабалин или Габапентин. Прием таких медикаментов осуществляется под наблюдением врача.
При протрузиях эффективны также интервенционные методы терапии, назначаемые при сильной боли. Проводятся они с применением рентгена. Снимать воспаление диска и корешка позволяет трансламинарная или каудальная эпидуральная инъекция кортикостероидов.
В область компрессии корешка вводят транс-фораминальную эпидуральную инъекцию. Благодаря интервенционным методам лекарственные препараты попадают непосредственно в очаг поражения в максимальной концентрации.
Процедура проводится под местной анестезией и длится около 20 минут. Пациент остаётся под наблюдением врача 2 часа, после чего отпускается домой.
Преимуществом данного терапевтического метода является быстрый результат и снятие воспаления на длительное время.
Медикаментозное лечение протрузии поясничного отдела позвоночника лишь облегчает симптомы патологии. Положительная динамика наблюдается лишь при укреплении мышечного каркаса и позвоночника посредством физических упражнений.
Мануальная терапия при протрузиях
Если протрузии небольших размеров, состояние пациента облегчает мануальная терапия. Она помогает быстро вылечить патологию без применения интервенционных методов и операции.
При первых признаках боли достаточно эффективной является остеопатическая мануальная терапия. Для улучшения кровоснабжения и снятия мышечных спазмов пациента направляют на массаж.
Массируют поясничный и крестцовый отделы. При этом учитывается, что постукивающие и похлопывающие движения приводят к выпадению диска.
Следует проходить процедуру в медицинском учреждении, поскольку при протрузии применяется особая методика массажа.
Двигательную активность позвоночника улучшает лечебная физкультура. Тренировки должны быть направлены на развитие гибкости и включать элементы стретчинга. Позвоночник укрепляется благодаря упражнениям на отягощение. Рекомендуется как можно чаще менять позу и меньше времени проводить в сидячем положении, поскольку при этом на позвоночник приходится наибольшая нагрузка.
Болезненные ощущения снимают иглорефлексотерапия и физиотерапия. Особенно эффективны чрескожная электрическая стимуляция, ультразвук, магнитотерапия, криотерапия. Ускорить восстановление поврежденных дисков позволяет MBST-терапия. Указанные методики не допустимы в период острой боли.
Мануальную терапию, массаж и физиотерапию рекомендуют также в качестве профилактики протрузий поясничного отдела позвоночника.
Операция
Если медикаментозное лечение оказалось не эффективным, пациенту рекомендуют операционное вмешательство. Таким образом, удаётся снизить давление на нервы. Подходящую методику подбирают с учетом тяжести протрузии. При малоинвазивных процедурах реабилитация проходит быстро.
К хирургическим методикам относятся:
1. Микродискэктомия. Данный метод относится к менее инвазивным, редко приводит к отрицательным последствиям. Операция позволяет не только снизить компрессию, но и заменить поврежденный диск. Из осложнений возможны разрыв спинномозговой оболочки, повреждение нервного корешка, кровотечение и инфицирование.
2. Перкутанная нуклеопластика. Методика также является малоинвазивной и предполагает введение пункционной иглы. Воздействие на пораженную область оказывает холодная плазма. Во время операции обязательно применяется рентген. Пациент может ходить через 2 часа после вмешательства.
3. Дискэктомия. Данная операция предполагает удаление повреждённого диска. Ее назначают в ситуациях, когда у пациента повреждается нерв, что приводит к потере чувствительности в конечностях и нарушению функций мочевого пузыря. Вмешательство может быть открытым или минимально инвазивным, с использованием микроскопа.
4. Ламинэктомия подразумевает удаление фрагмента костной ткани над корешком и небольшой части диска под ним. Методика практикуется нечасто, поскольку существуют менее инвазивным способы снятия компрессии. Во время операции при необходимости проводят стабилизацию позвоночника.
5. Если хирургическое вмешательство по устранению декомпрессии не дало ожидаемого эффекта, рекомендуют операцию слияния.
Для лечения протрузии поясничного отдела в большинстве случаев хватает медикаментозных препаратов и лечебной физкультуры. К операции прибегают довольно редко, в основном, если улучшения не наступили в течение 3 недель после начала терапии.
В период реабилитации необходимо уменьшить нагрузку. Для восстановления функций позвоночника требуется несколько месяцев. Чтобы снизить вероятность рецидивов болезни, требуется следить за осанкой и заниматься физкультурой.
Упражнения подбираются индивидуально и требуют регулярных повторений.
Преимущества MBST-терапии
Справиться с протрузиями поясничного отдела можно и без операции. Для лечения спины рекомендуется инновационная методика MBST-терапии. Она полностью безопасна для пациента и не вызывается никаких осложнений. Достаточно пройти 10 процедур, чтобы полностью устранить болевые симптомы и воспаление.
MBST-терапия запускает естественный процесс регенерации в поясничном отделе. Именно это позволяет устранить саму причину заболевания, чтобы оно впоследствии не появилось снова. MBST-терапия поможет избежать приема медикаментов, которые вызывают негативные побочные эффекты для организма.
Протрузия межпозвонковых дисков. Симптомы, причины, лечение протрузии
Протрузия межпозвонкового диска — одно из осложнений остеохондроза, начальная стадия довольно тяжелого заболевания позвоночника — межпозвоночной грыжи.
Протрузией межпозвонковых дисков (ПМД, от латинского «protrudere» — «выступать за…») называется выпячивание межпозвонкового диска за пределы позвоночника без разрыва фиброзного кольца.
Протрузия возникает в результате повреждения внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро ядра в границах межпозвонкового диска. При этом кольцо выходит за пределы межпозвонкового диска, образуя выступ.
Размер выступа составляет от 1 до 5 мм. В результате происходит раздражение (компрессия) нервных корешков и возникает болевой синдром, который носит непостоянный (интермиттирующий) характер, что объясняется различной степенью раздражения нерва при различных положениях тела.
Что происходит при протрузии диска?
В результате дегенеративных процессов фиброзное кольцо становится тоньше, теряет эластичность, в нем появляются, трещины, в которые начинает смещаться студенистое ядро, образуется выступ, выпячиваение — это и есть протрузия диска. При протрузии повреждаются только внутренние волокна фиброзного кольца, а сохранившиеся наружные волокна образуют подвижный фрагмент межпозвонкового диска.
Образовавшийся выступ выходит (выпадает) в спинномозговой канал, в результате чего происходит раздражение или защемление находящихся там нервы и сосуды. Помимо сдавливания нерва может нарушиться и стабильность самого позвоночного сегмента.
При разрыве (повреждении наружных волокон) фиброзного кольца межпозвонкового диска в сочетании с выпячиванием фрагмента студенистого ядра, когда его связь с веществом ядра не нарушается, образуется пролапс (выпадение) межпозвонкового диска в спинномозговой канал, который принято считать истинной межпозвонковой грыжей.
Симптомы протрузии диска. Виды протрузий
Сама по себе протрузия протекает бессимптомно, и пока не возникает раздражение нервных волокон или корешков, ничем не проявляется. Симптомы протрузии диска зависят от ее расположения и величины.
Чаще всего встречаются протрузии в поясничном и шейном отделе позвоночника, при этом шейная протрузия более опасна. Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва).
Может наболюдаться ослабление силы мышц, а также мышечные боли в участках их иннервации и нарушение чувствительности. Чаще всего от сдавливания страдают седалищные нервы.
Степень и выраженность симптомов напрямую зависят от патологии, приведшей к протрузии, размеров и топики потрузии (латеральная, медианная, задняя), степени компрессии нервные корешков и спинного мозга.
Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва), может наблюдаться снижение чувствительности, слабость в мышцах, чувство жжения, боль, онемение покалывание в конечностях, скованность движений.
Симптоматика довольно индивидуальна и зависит от причины повреждения диска и локализации. Такие действия, как резкие наклоны вперед, стояние или сидение в неподвижной позе провоцируют или усиливают тягучую непрерывную боль.
Протрузия диска в шейном отделе
В шейном отделе позвоночника семь позвонков, между которыми находятся межпозвонковые диски.
Шейный отдел очень мобильная структура и диски обеспечивают мобильность и эластичность движений в шее, и стабильность положения головы.
При изнашивании дисков появляются протрузии, которые могут стать причиной компрессии спинного мозга или корешков. Воздействия на спинномозговые структуры и является причиной появления симптомов:
- хронические, локальные боли в шее;
- мышечная слабость в плече, руке, локте;
- онемение и покалывание в руке;
- боли с иррадиацией вдоль руки.
Протрузия в грудном отделе позвоночника
Протрузии в грудном отделе позвоночника достаточно редкое явление.
Дело в том, что подвижность позвонков в грудном отделе значительно ниже, чем в шейном или поясничном, и поэтому, возможность избыточного воздействия на диски значительно меньше.
Но, тем не менее, определенный объем движений все же есть, и при дегенерации дисков могут появиться протрузии. Симптоматика зависит от локализации протрузии и степени воздействия на близлежащие нервные образования. Возможны следующие симптомы:
- боли в середине спины;
- слабость мышц пресса;
- боль, онемение и / или покалывание в груди, животе;
- скованность в спине или болезненность;
- боли в межреберье.
Протрузия в поясничном отделе позвоночника
Наиболее часто протрузии возникают в поясничном отделе позвоночника. Этот отдел позвоночника страдает в чаще всего в связи с большой нагрузкой (центр тяжести тела находится в поясничном отделе) и большой амплитудой движений. В результате диски поясничного отдела более склонны к повреждению и появлению протрузий. Усугубляют ситуацию возрастные дегенеративные процессы.
Симптомы протрузии в поясничном отделе зависят от локализации и степени патологических изменений диска. Это могут быть:
- хронические боли в пояснице;
- скованность в пояснице;
- пояснично-крестцовый радикулит;
- мышечная слабость в бедрах и икроножных мышцах;
- боль, онемение или покалывание в стопах, пальцах ног;
- нарушение функции мочеиспускание (в редких, экстренных случаях).
Типы протрузий
В зависимости от расположения выступа фиброзного кольца относительно позвоночного столба различают латеральные, заднелатеральные, центральные (медианные) и задние протрузии.
Латеральная (боковая) протрузия
Термин «латеральная протрузия» означает, что выступ фиброзного кольца находится сбоку (справа или слева) от позвоночного столба. При этом вероятность давления на корешки спинного мозга достаточно высокая. Встречается этот вид протрузии достаточно редко (в 10 % случаев) и нередко протекает бессимптомно, пока протрузия не давит на близлежащие корешки.
Заднелатеральная протрузия
Термин означает расположение протрузии назад и вбок по отношению к позвоночному столбу.
При таком расположении протрузии высока вероятность не только воздействия на корешки (как при боковых протрузиях) справа или слева, но и на другие структуры спинного мозга.
Также как и латеральная, эта протрузия может протекать бессимптомно, пока не происходит физическое воздействие на нервные структуры.
Центральная протрузия (медианная)
Термин означает направление выбухания к центру спинномозгового канала. При таком расположении есть риск воздействия на спинной мозг. Как правило, такие протрузии протекают бессимптомно и редко нуждаются в лечении.
Задняя протрузия
Термин означает направление протрузии от живота к спине. Такое расположение протрузии наиболее часто ведет к непосредственному воздействию на спинномозговые структуры и приводит к болевым синдромам, нарушениям чувствительности, моторным нарушениям, нарушениям функции органов малого таза.
Причины возникновения протрузии диска
К появлению протрузии могут привести множество факторов, например:
- малоподвижный образ жизни, статические напряжения при непрерывном нахождении в одноообразной позе (сидячая работа);
- неправильная осанка, слаборазвитые мышцы спины;
- травмы и микротравмы позвоночника;
- чрезмерные нагрузки на позвоночник при занятиях спортом или в быту (резкие наклоны и повороты корпуса при поднятии тяжестей);
- возрастные изменения, различные заболевания позвоночника: остеохондроз, остеопороз, сколиоз и т.д.
Диагностика протрузий
Для диагностики протрузии межпозвонокового диска используются различные методы. Наиболее информативна магнитно-резонансная томография (МРТ) пораженного отдела позвоночника.
Это сложный, но достаточно безопасный метод исследования, который дает почти полную информацию о размере протрузий, о ширине позвоночного канала, о выраженности воспалительных изменений и наличии сопутствующей патологии.
Компьютерная томография позвоночника (КТ) при протрузии межпозвонкового диска не дает полной и корректной информации, может показывать неправильные размеры протрузий.
Лечение и профилактика протрузий
Своевременное обращение за помощью и правильное лечение позволяет справиться с проблемой протрузии межпозвонкового диска в 90% случаев.
При лечении протрузий применяются НПВС, миорелаксанты, хондропротекторы, при необходимости — обезболивающие средства. Назначаются ЛФК, физиотерапия.
Эффективную помощь при лечении протрузии может оказать лечебный пластырь НАНОПЛАСТ форте. Он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке позвоночника, снизить дозу обезболивающих и противовоспалительных средств.
При протрузии лечебный пластырь НАНОПЛАСТ форте наносится на область пораженного сустава позвоночника, в зависимости от места локализации — поясница, шея или грудь. Для снятия острой симптоматики пластырь применять от 3 до 5 дней. Продолжительность курсового лечения при протрузии — от 9 дней. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь.